Zasady kwalifikacji pacjentów do transplantacji narządów klatki piersiowej w Śląskim Centrum Chorób Serca w Zabrzu
Strona główna
boxes
-
Aktualności
-
 Pierwsza w Polsce torakoskopowa ablacja hybrydowa oraz równoczasowe zamknięcie uszka lewego przedsionka2024-04-18
Pierwsza w Polsce torakoskopowa ablacja hybrydowa oraz równoczasowe zamknięcie uszka lewego przedsionka2024-04-18 -
 Nowa metoda leczenia dławicy piersiowej dostępna w SCCS2024-04-12
Nowa metoda leczenia dławicy piersiowej dostępna w SCCS2024-04-12 -
 Pierwsza retransplantacja serca u dziecka w Śląskim Centrum Chorób Serca w Zabrzu2024-03-27
Pierwsza retransplantacja serca u dziecka w Śląskim Centrum Chorób Serca w Zabrzu2024-03-27 -
 Zabrze CathLab TV: Kurs Kardiologii Interwencyjnej - FILMY2024-01-26
Zabrze CathLab TV: Kurs Kardiologii Interwencyjnej - FILMY2024-01-26
-
-

Dlaczego My?
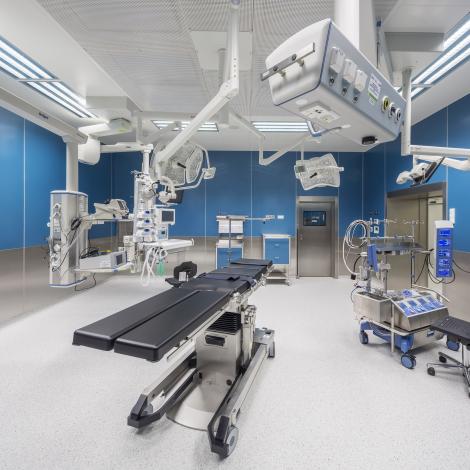
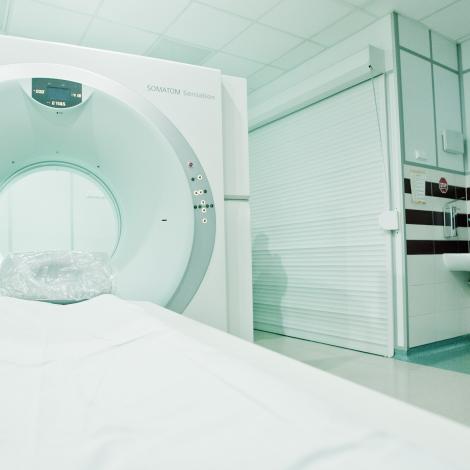
Śląskie Centrum Chorób Serca to wiodący w Polsce akademicki szpital referencyjny, wyposażony w nowoczesną aparaturę i sprzęt do diagnostyki i terapii chorób serca i naczyń, w którym opiekę nad pacjentami sprawuje grono doświadczonych lekarzy, perfuzjonistów, rehabilitantów, pielęgniarek oraz personelu medycznego.
Z dumą podkreślamy, że od początku swojej działalności nasz ośrodek wprowadził wiele nowatorskich metod leczenia, z których pierwszą był wprowadzony w 1985 r. nowy model leczenia zawału serca, który w kolejnych latach został rozpowszechniony w całym kraju, i który z perspektywy minionych 30 lat okazał się bezpieczny i skuteczny w ratowaniu chorych w zawale serca. W naszym szpitalu wykonujemy wszystkie typy zabiegów sercowo-naczyniowych u dorosłych i dzieci jakie wykonywane są na świecie, włącznie z przeszczepami płuc, serca, serca i płuc oraz implantacją sztucznych komór.
Od lat nieustannie rozwijamy nasz ośrodek – rozbudowujemy szpital, organizujemy szkolenia, konferencje i wyjazdy szkoleniowe dla naszej kadry leczących. Wszystko po to, aby nasi pacjenci mieli lepszą dostępność do najnowszych metod leczenia, najwyższej jakości.
Nasze certyfikaty: